門診為綜合醫院的五大部門之一,
面積約占醫院的10%,
雖非最大,但進出的人數卻是最多,是攸關營運成敗的重點部門。
門診的規劃設計應該從何著手?
是以消化看診人次的效率優先,
還是營造安心感為首要任務?
即使就診流程大同小異,
但當動線設計及管理營運方式未臻完美時,聚集人數、等待時間、病患觀感,
都將有高下立判的決定性差異。
醫院門診部的空間定位
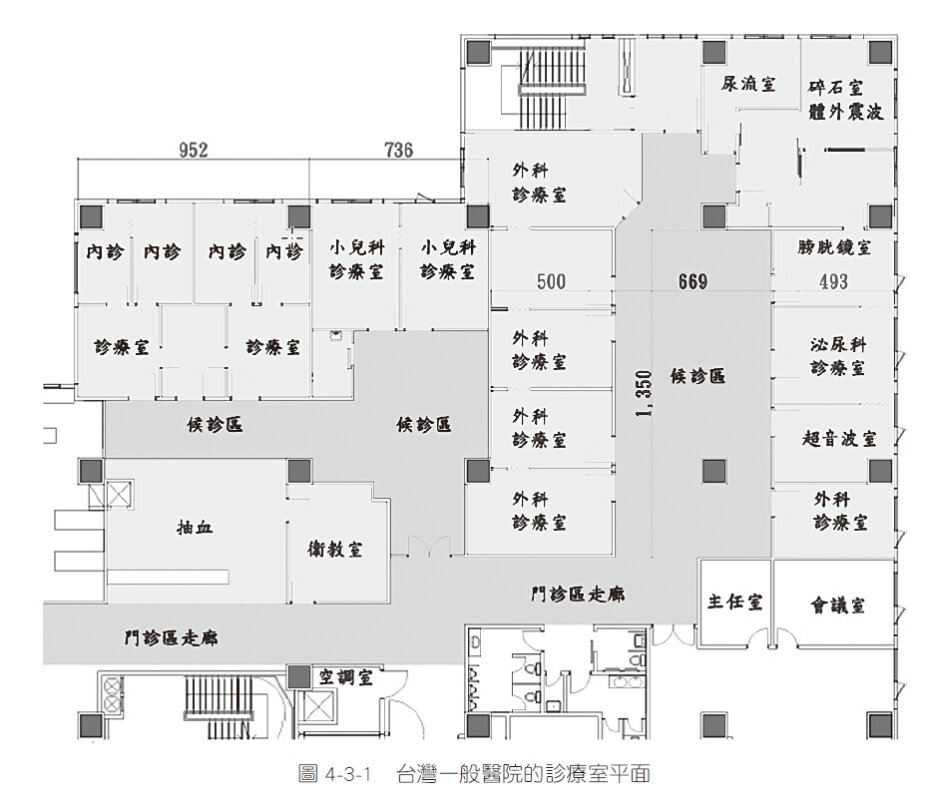
門診部平面空間定位主要還是依照病人來醫院就診的流程設定:門診大廳→初診複診掛號→各科診療室→生理檢查(驗血驗尿放射線檢查等)→批價窗口付費→藥局櫃檯領藥→離院從完成掛號手續後,依照不同科別分流至不同的門診區。
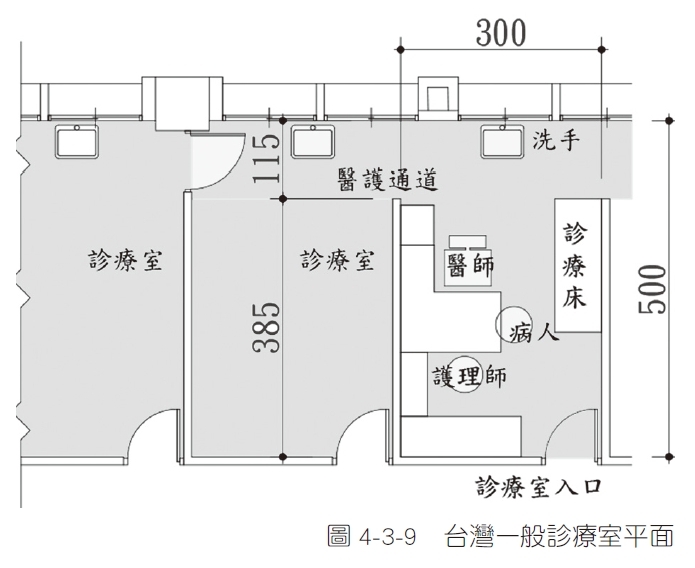
門診的基本單元為診察室,內科或外科等醫師與病人進行一對一的診斷行為時,所需要的空間約3 m × 5 m。病人入口與醫師入口必須區別,看診時保留一定的病人隱私與醫師方便性。
依照科別訂下醫師可同時看診的人數,基本上診察室的房間數就可以掌握,如有處置醫療行為,應把處置室的面積(尺寸)與數量一併考慮。
有了面積與數量,平面規劃漸漸成形,接著動線規劃是優劣的分水嶺,醫護人員的進出與病人動線不形成交叉干擾為設計重點。國內外門診流程雖大同小異,但是管理營運方式不同時,各空間聚集的人數,等待時間等等差異甚大。各科病人數與診療時間實況,必須了解每日平均病人數與診療時間。季節或者連續休假等等,病人數量臨時變動時,門診部門該如何因應等,都必須納入考量。
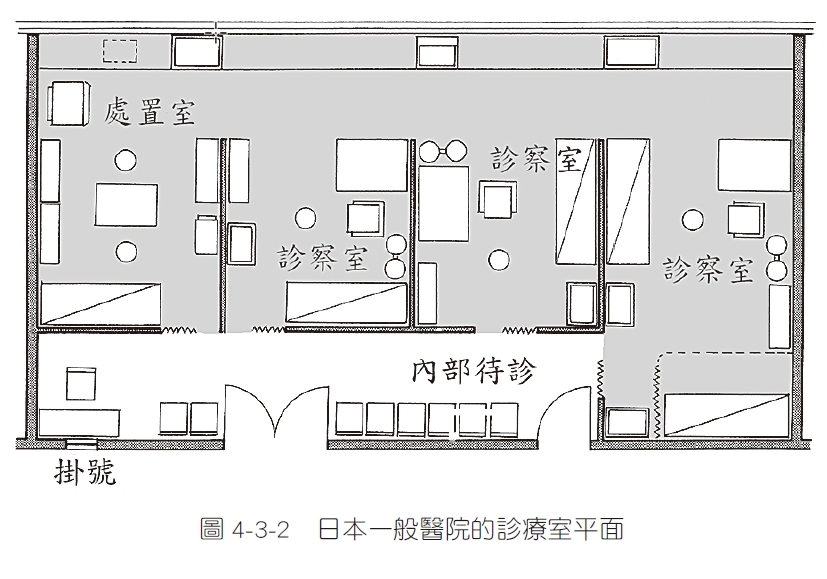
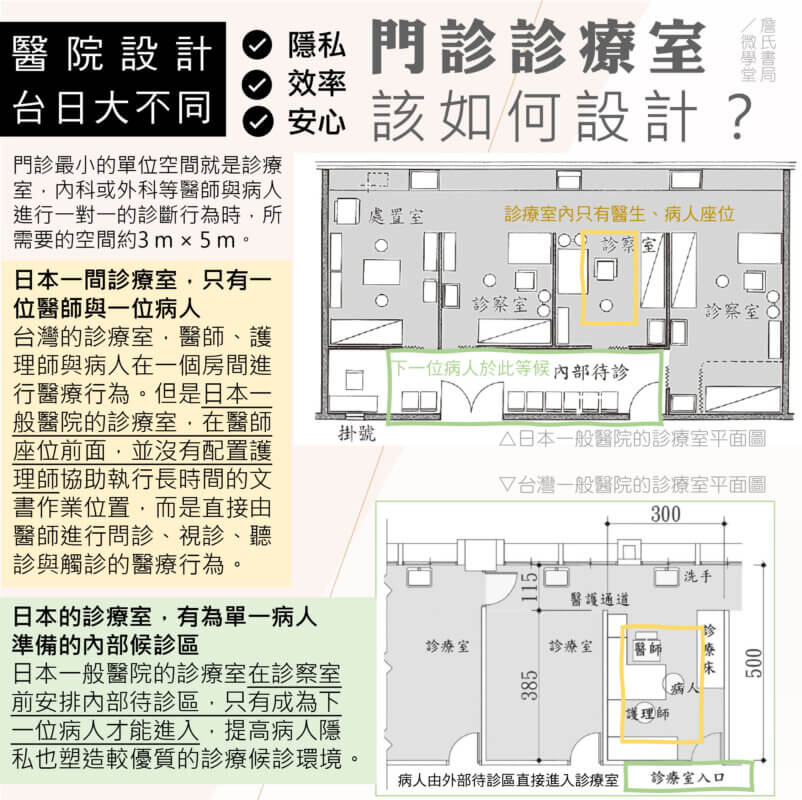
日本一般醫院門診診療室的規格
注重隱私~日本的診療室,有為單一病人準備的內部候診區
日本一般醫院的診療室在診察室前安排內部待診區,只有成為下一位病人才能進入,提高病人隱私也塑造較優質的診療候診環境。
營造安心感~日本一間診療室,只有一位醫師與一位病人
台灣的診療室,醫師、護理師與病人在一個房間進行醫療行為。但是日本一般醫院的診療室,在醫師座位前面,並沒有配置護理師協助執行長時間的文書作業位置,而是直接由醫師進行問診、視診、聽診與觸診的醫療行為。
延伸閱讀:關於門診部門的規劃設計,你不能不知道的有
∞ 一天門診的平均總人數與醫院的規模(病床數)有關,通常在病床數的1.5 ~ 2.5 倍之間
∞ 小孩或高齡者,可能都有人陪同來院診療,因此總人數不能只考慮掛號人數。
∞ 上午十點到十一點之間,形成門診人數的高峰期,通常滯留在診療室的周圍。
∞ 日本長時間的研究報告指出,人數暴增診療時間可能縮短,內科系約10分/人,但小兒或婦產神經等較特殊的科系,診療時間科別雖有差異,大約為15~20 分/人。
∞ 平均門診病患從到院開始到離院的在院時間約2.5 小時。
∞ 日本各科系門診人數比例為:1.內科系21% 2.外科系6% 3.婦產科9% 4.小兒科10% 5.皮膚科8% 6.耳鼻科6% 7.眼科5% 8.泌尿科3% 9.牙科7% 10.整形外科10% 11.其他15%

